Over de behandeling
Wat is een VRAM-plastiek?
De letters VRAM staan voor Verticale Rectus Abdominis Myocutane lap. De operatie vindt plaats in het genitaal en/of rectaal gebied. De wond die hierbij ontstaat, is zo groot dat deze niet op de gebruikelijke wijze door middel van hechtingen kan worden gesloten. Om de ontstane wond te kunnen sluiten, wordt u verwezen naar de plastisch chirurg. Deze sluit de wond door middel van een reconstructie. Deze reconstructie heet een VRAM-plastiek. In sommige gevallen wordt ook een colostoma aangelegd. Als dit voor u van toepassing is, heeft uw arts dit met u besproken. De stomaconsulent geeft u in dat geval voorlichting over een stoma.Verloop van de behandeling
De plastisch chirurg maakt een snede in uw buik, waarbij een van de buikspieren met de bijbehorende huid van de buik wordt losgemaakt. Deze spier wordt samen met het zogenaamde huideiland inwendig, in uw lichaam, naar de ontstane holte/wond gebracht. Hierbij blijft de bloedvoorziening intact. In de buik wordt soms voor de versteviging een kunststof matje gehecht om een littekenbreuk te voorkomen. De snede in uw buik wordt gesloten door middel van hechtingen (zie afbeelding).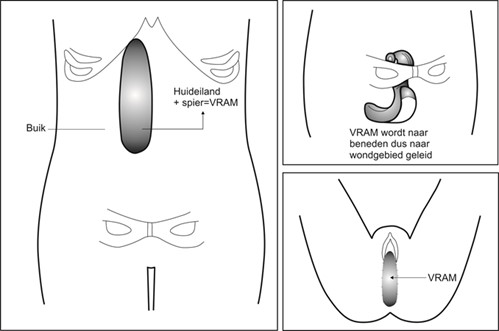
Na de behandeling
Om de VRAM-plastiek goed te laten genezen en ervoor te zorgen dat de bloedsomloop in de plastiek geen schade ondervindt door te veel druk, krijgt u de volgende instructies:
Twee à drie dagen bedrust
Liggend op uw rug met onder beide knieën een kussen (de zogenaamde kikkerhouding). Soms mag u op uw zij liggen met een kussen tussen de knieën. Dit spreekt de plastisch chirurg met u af. De hoofdsteun mag een klein stukje omhoog. U ligt op een zogenaamde antidecubitusmatras.
Na twee à drie dagen mag u gaan mobiliseren
Dat wil zeggen dat u mag lopen. De verpleegkundigen en de fysiotherapeut helpen u hierbij. Zij vertellen u op welke wijze u uit bed kunt komen zonder de wond (de plastiek) teveel te belasten.
Gedurende drie weken mag u niet zitten op de wond (de plastiek).
Om druk op de wond te voorkomen mag u de eerste drie weken niet zitten. U zult dus veel plat op uw rug of op uw zij liggen.
Drie weken na de operatie mag u beginnen met rechtop zitten.
Rechtop, dus niet onderuit gezakt. Eerst 3 x 5 minuten, vervolgens 3 x 10, 15, 20 minuten et cetera. Wij raden u aan om hierbij een zitkussen te gebruiken. Heeft u te veel pijn, dan gaat u weer een stapje terug. Overleg ook met uw arts over eventuele pijnbestrijding. In geval van verstoorde wondgenezing kan het zijn dat uw behandelend arts afwijkt van dit zitschema. U krijgt dan aparte instructies.
Als u weer mag zitten, kunt u het gevoel hebben dat u op een bal zit. Dat wordt veroorzaakt doordat de VRAM-plastiek en de omgeving van de wond nog oedemateus (verdikt) zijn. Dit is gebruikelijk en zal grotendeels wegtrekken. Soms helpt het dragen van een strak broekje dit proces te versnellen.
Zes weken na de operatie zijn schuifkrachten op de wond weer toegestaan.
Dat wil zeggen dat u ook onderuit gezakt mag zitten. Als de wond dicht is, mag u na zes weken activiteiten gaan opbouwen. Denk hierbij aan fietsen en squatten.
Naar huis of naar een zorghotel of revalidatiecentrum
Afhankelijk van uw thuissituatie en of u wel of geen wondgenezingsproblemen heeft, gaat u naar huis en komt de wijkverpleegkundige 2 à 3 x daags uw wond verzorgen. Hierbij moet u zich realiseren dat u zelf weinig tot niets kunt. In de praktijk blijkt vaak dat u na deze operatie beter tijdelijk naar een zorghotel of revalidatiecentrum kunt gaan totdat de wonden zijn genezen en u weer geheel mobiel bent. Wij hebben een nauwe samenwerking met revalidatiecentrum Antonius IJsselmonde in Rotterdam. De medewerkers in dit revalidatiecentrum hebben een speciale scholing gehad in de behandeling en verzorging van deze wond.
Weer thuis
Eenmaal thuis zult u misschien ervaren dat uw lichaam erg veranderd is (veranderd lichaamsbeeld). Dit kan heftige gevoelens teweegbrengen. Hier zal ook aandacht voor zijn tijdens de poliklinische controles. Schaamt u zich er niet voor om dit ook zelf ter sprake te brengen. Vaak heeft dit tijd nodig. Als u daar behoefte aan heeft, kunnen wij ook psychosociale ondersteuning inschakelen, zoals maatschappelijk werk of een medisch psycholoog.
Controles
De frequentie van de controle hangt af van de fase van de wondgenezing. Mochten er na de operatie problemen ontstaan met de wonden, zal de wondconsulent erbij betrokken worden. Als het nodig is verandert de wondconsulent het wondbeleid in overleg met uw thuiszorgorganisatie of revalidatiecentrum door middel van een wondoverdracht. Heeft u (of uw hulpverleners) tussentijds vragen, neem dan contact op met de wondconsulent (zie de contactgegevens onderaan de folder).
Twee à drie dagen bedrust
Liggend op uw rug met onder beide knieën een kussen (de zogenaamde kikkerhouding). Soms mag u op uw zij liggen met een kussen tussen de knieën. Dit spreekt de plastisch chirurg met u af. De hoofdsteun mag een klein stukje omhoog. U ligt op een zogenaamde antidecubitusmatras.
Na twee à drie dagen mag u gaan mobiliseren
Dat wil zeggen dat u mag lopen. De verpleegkundigen en de fysiotherapeut helpen u hierbij. Zij vertellen u op welke wijze u uit bed kunt komen zonder de wond (de plastiek) teveel te belasten.
Gedurende drie weken mag u niet zitten op de wond (de plastiek).
Om druk op de wond te voorkomen mag u de eerste drie weken niet zitten. U zult dus veel plat op uw rug of op uw zij liggen.
Drie weken na de operatie mag u beginnen met rechtop zitten.
Rechtop, dus niet onderuit gezakt. Eerst 3 x 5 minuten, vervolgens 3 x 10, 15, 20 minuten et cetera. Wij raden u aan om hierbij een zitkussen te gebruiken. Heeft u te veel pijn, dan gaat u weer een stapje terug. Overleg ook met uw arts over eventuele pijnbestrijding. In geval van verstoorde wondgenezing kan het zijn dat uw behandelend arts afwijkt van dit zitschema. U krijgt dan aparte instructies.
Als u weer mag zitten, kunt u het gevoel hebben dat u op een bal zit. Dat wordt veroorzaakt doordat de VRAM-plastiek en de omgeving van de wond nog oedemateus (verdikt) zijn. Dit is gebruikelijk en zal grotendeels wegtrekken. Soms helpt het dragen van een strak broekje dit proces te versnellen.
Zes weken na de operatie zijn schuifkrachten op de wond weer toegestaan.
Dat wil zeggen dat u ook onderuit gezakt mag zitten. Als de wond dicht is, mag u na zes weken activiteiten gaan opbouwen. Denk hierbij aan fietsen en squatten.
Ontslag uit het ziekenhuis
Omdat u een grote operatie heeft ondergaan met daarbij een VRAM-plastiek, zal er goed worden gekeken welke zorg u na ontslag uit het ziekenhuis nodig heeft. De transfer-verpleegkundige in het ziekenhuis komt tijdens uw opname langs om de mogelijkheden te bespreken.Naar huis of naar een zorghotel of revalidatiecentrum
Afhankelijk van uw thuissituatie en of u wel of geen wondgenezingsproblemen heeft, gaat u naar huis en komt de wijkverpleegkundige 2 à 3 x daags uw wond verzorgen. Hierbij moet u zich realiseren dat u zelf weinig tot niets kunt. In de praktijk blijkt vaak dat u na deze operatie beter tijdelijk naar een zorghotel of revalidatiecentrum kunt gaan totdat de wonden zijn genezen en u weer geheel mobiel bent. Wij hebben een nauwe samenwerking met revalidatiecentrum Antonius IJsselmonde in Rotterdam. De medewerkers in dit revalidatiecentrum hebben een speciale scholing gehad in de behandeling en verzorging van deze wond.
Weer thuis
Eenmaal thuis zult u misschien ervaren dat uw lichaam erg veranderd is (veranderd lichaamsbeeld). Dit kan heftige gevoelens teweegbrengen. Hier zal ook aandacht voor zijn tijdens de poliklinische controles. Schaamt u zich er niet voor om dit ook zelf ter sprake te brengen. Vaak heeft dit tijd nodig. Als u daar behoefte aan heeft, kunnen wij ook psychosociale ondersteuning inschakelen, zoals maatschappelijk werk of een medisch psycholoog.
Nazorg en controles
U krijgt poliklinische afspraken bij de wondconsulent, de plastisch chirurg en uw behandelend arts voor wondcontrole. De afspraak vindt meestal plaats op de kamer van de wondconsulent. De arts die hierbij aanwezig moet zijn, wordt gebeld door de wondconsulent.Controles
De frequentie van de controle hangt af van de fase van de wondgenezing. Mochten er na de operatie problemen ontstaan met de wonden, zal de wondconsulent erbij betrokken worden. Als het nodig is verandert de wondconsulent het wondbeleid in overleg met uw thuiszorgorganisatie of revalidatiecentrum door middel van een wondoverdracht. Heeft u (of uw hulpverleners) tussentijds vragen, neem dan contact op met de wondconsulent (zie de contactgegevens onderaan de folder).
Complicaties en gevolgen
Geen enkele ingreep is zonder risico’s. Bij elke operatie heeft u kans op trombose, longontsteking of een wondinfectie. Bij deze operatie heeft u ook kans op wondgenezingsproblemen, zeker als u bestraald bent geweest in dit gebied. Indien van toepassing heeft u ook kans op mogelijke stomacomplicaties. Uiteraard doen wij er alles aan om deze complicaties te voorkomen.
Psychosociale gevolgen
Het krijgen van een VRAM-plastiek wordt doorgaans ervaren als een ingrijpende gebeurtenis, zowel lichamelijk als psychisch. U kunt zich onzeker voelen en u zult tijd nodig hebben om met uw veranderde lichaamsbeeld te leren omgaan en het normale leven weer op te pakken. Steun en begrip van de naaste omgeving spelen daarbij een belangrijke rol. Tijdens de opname in het ziekenhuis besteden de verpleegkundigen hieraan veel aandacht. Zo nodig kunnen de verpleegkundigen ook voor u een maatschappelijk werker of psycholoog inschakelen voor extra begeleiding. Nadat u uit het ziekenhuis bent ontslagen. zal de wondconsulent u poliklinisch verder begeleiden.Contact
Heeft u nog vragen? Neem dan contact op met:
- Polikliniek plastische chirurgie via telefoonnummer (010) 704 01 37 (bereikbaar op maandag tot en met vrijdag tijdens kantooruren)
- Wondexpertise Erasmus MC via telefoonnnummer (06) 33 33 04 56 of e-mailadres wondexpertise@erasmusmc.nl (bereikbaar op maandag tot en met vrijdag van 8:30 - 16:30)