Over artrose aan het heupgewricht
Het heupgewricht is een kogelgewricht en bestaat uit een kop en kom. De heupkop van het bovenbeen beweegt in de heupkom van het bekken. De kop en kom zijn bekleed met glad kraakbeen. Dit kraakbeen is nodig voor bewegingen. De kwaliteit van het kraakbeen kan achteruitgaan. Het kraakbeen wordt dan dunner, brokkelig en kan zelfs helemaal verdwijnen. Wij spreken dan van artrose. Meestal is de oorzaak onbekend en komt artrose voor bij mensen van middelbare leeftijd of ouder. Soms heeft artrose een oorzaak en komt het door een ontstekingsreactie (denk aan reumatoïde artritis), een botbreuk of aangeboren heupafwijking (heupdysplasie).
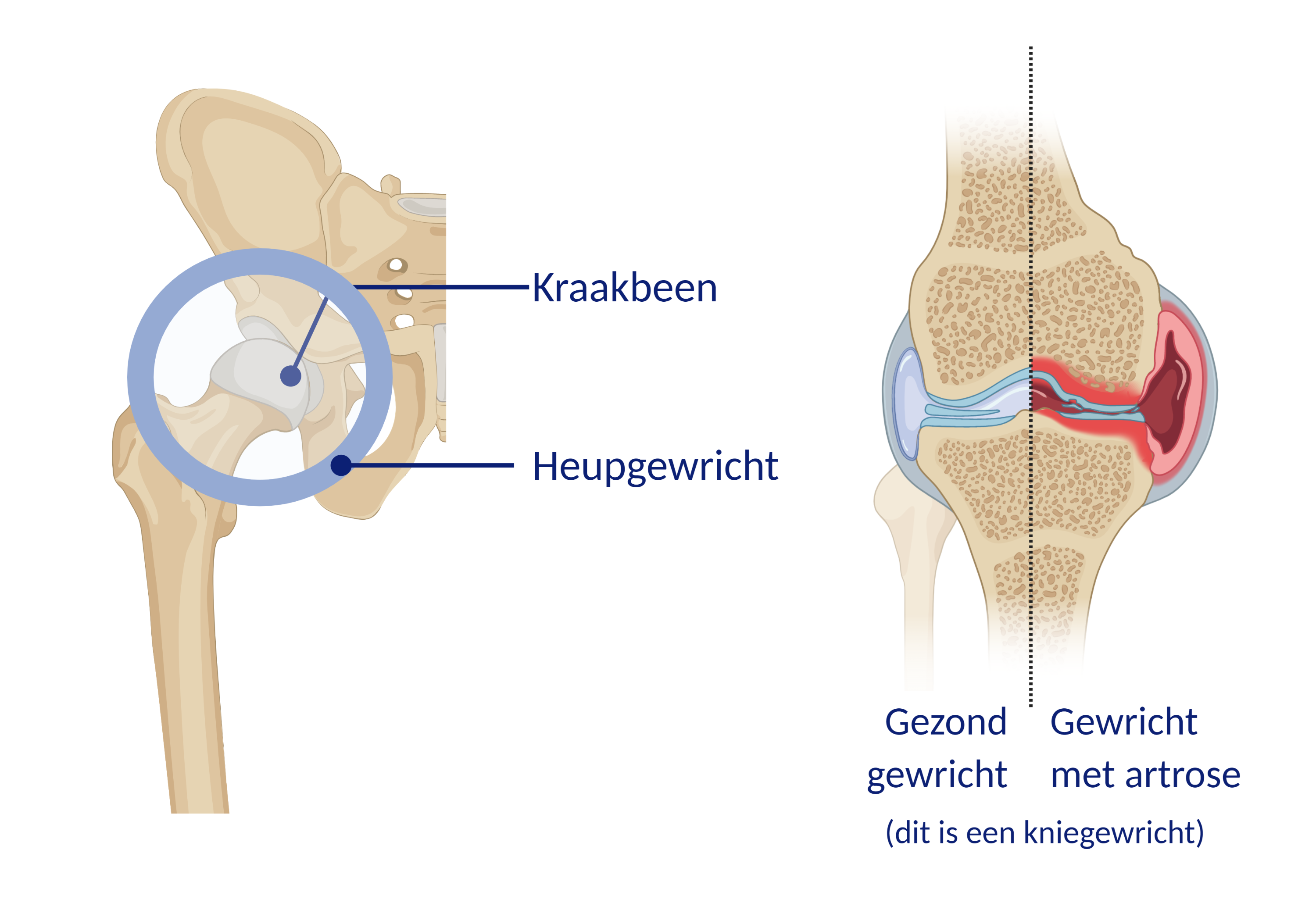
Beschadigd kraakbeen herstelt vrijwel niet. Als de kraakbeenlaag dunner wordt of verdwijnt, bewegen de botuiteinden in een gewricht niet meer soepel langs elkaar. De ruwe botdelen schuren langs elkaar waardoor u pijn krijgt. Ook gaan de bewegingen niet meer soepel en wordt u stijf. Door de artrose kan er ook zwelling rondom het gewricht ontstaan.
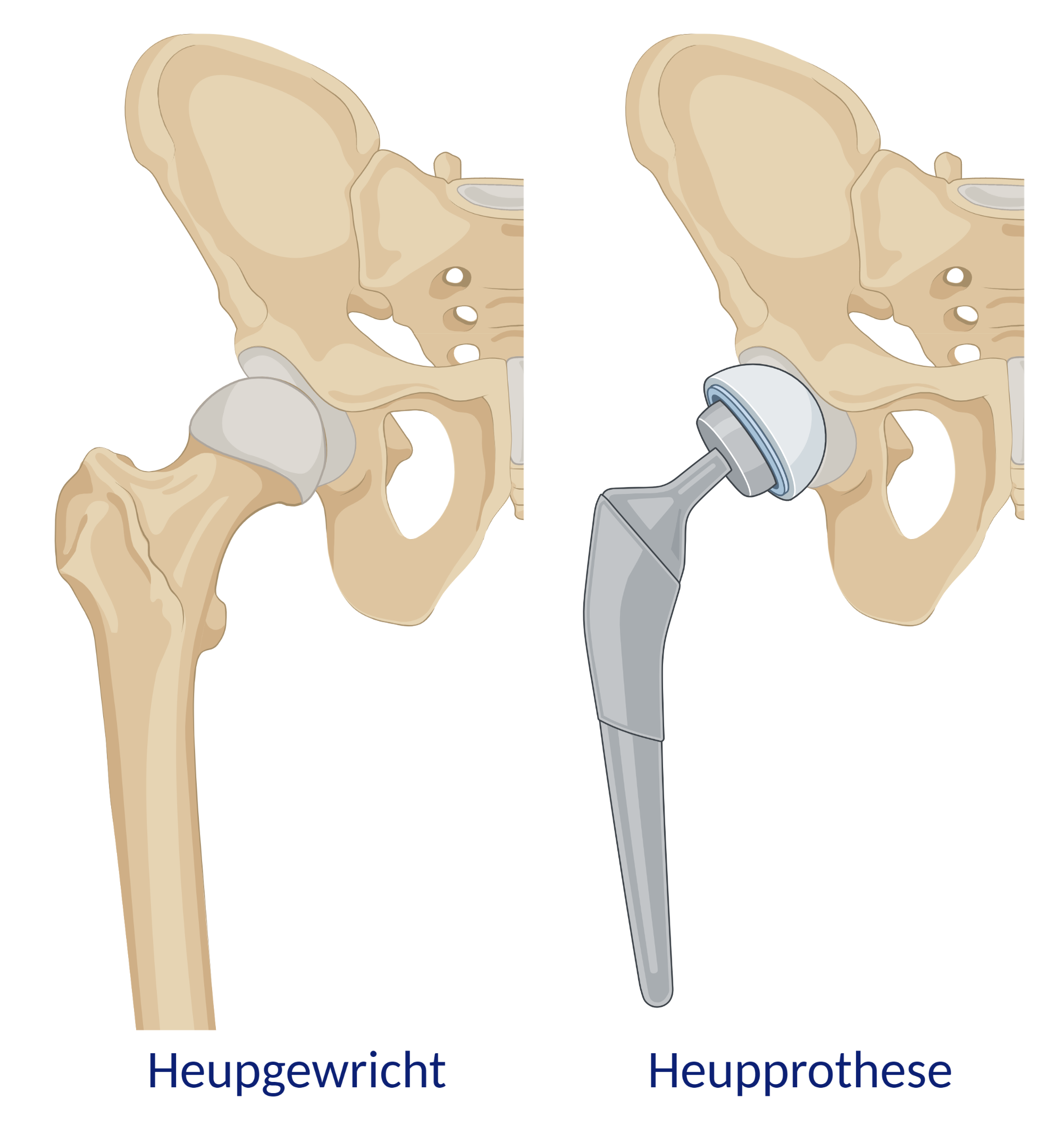
In het begin van de artrose is het nog mogelijk om de klachten te verminderen met pijnstillers, rust te nemen of door spierversterkende oefeningen. Als dit niet meer helpt, kan een heup vervanging (oftewel: een totale heupprothese) helpen. Dit komt omdat het kraakbeen zelf niet hersteld kan worden. Alle informatie over de operatie hebben we voor u op een rij gezet.

Beschadigd kraakbeen herstelt vrijwel niet. Als de kraakbeenlaag dunner wordt of verdwijnt, bewegen de botuiteinden in een gewricht niet meer soepel langs elkaar. De ruwe botdelen schuren langs elkaar waardoor u pijn krijgt. Ook gaan de bewegingen niet meer soepel en wordt u stijf. Door de artrose kan er ook zwelling rondom het gewricht ontstaan.
In het begin van de artrose is het nog mogelijk om de klachten te verminderen met pijnstillers, rust te nemen of door spierversterkende oefeningen. Als dit niet meer helpt, kan een heup vervanging (oftewel: een totale heupprothese) helpen. Dit komt omdat het kraakbeen zelf niet hersteld kan worden. Alle informatie over de operatie hebben we voor u op een rij gezet.
Over de behandeling
Het aangetaste kraakbeen kan niet worden vervangen door nieuw kraakbeen. Maar we kunnen het hele gewricht wel vervangen door een prothese. De heupkop en heupkom zullen dan worden vervangen. Er zijn verschillende typen heupprothesen en operatietechnieken. Afhankelijk van verschillende factoren zoals de botkwaliteit, leeftijd of een eerdere prothese zal de orthopedisch chirurg kijken welke prothese en operatietechniek het meest geschikt is.

Voorbereiding
Pre-operatief spreekuur
Een aantal dagen voor de operatie heeft u een afspraak op het pre operatief spreekuur. U maakt dan kennis met de zaalarts. Hij of zij bespreekt de operatie en opname met u en u kunt nog uw vragen stellen. De verpleegkundige geeft u daarna alle praktische informatie, zoals de tijd en plaats waar u zich moet melden op de dag van de operatie.
Nuchter
Voor uw operatie moet u nuchter zijn. U mag dan niet eten, drinken of roken.
6 uur voordat u in het ziekenhuis moet zijn, mag u niet meer eten en roken. U mag dan nog wel heldere dranken drinken. Bijvoorbeeld water, thee en aanmaaklimonade. 2 uur voordat u in het ziekenhuis moet zijn, mag u ook niets meer drinken.
Ligt u de dag voor de operatie al in het ziekenhuis? Dan vertelt de verpleegkundige hoe laat u nuchter moet zijn.
Gebruikt u medicijnen? Bespreek dit altijd met uw arts. Sommige medicijnen mag u rond de operatie niet innemen. Moet u de medicijnen innemen? Dit mag altijd met een slokje water. Ook in de tijden dat u nuchter moet zijn.
Meer informatie over nuchter zijn bij een operatie leest u in de folder “Nuchter rondom een operatie”
Medicijnen
Met sommige medicijnen (bijvoorbeeld antistolling) moet u tijdelijk stoppen voor de operatie. Dit heeft de anesthesist met u besproken.
Als u nog medicatie moet innemen op de dag van operatie, mag dit met een klein beetje water.
Ontstekingen
Als u tijdens het plaatsen van de prothese een ontsteking of infectie in uw lichaam heeft, dan kunnen de bacteriën op de prothese gaan zitten. Hierdoor kunt u een infectie in de heup krijgen. Deze infectie is moeilijk te behandelen Daarom zorgen we er liever voor om een mogelijke ontsteking of infectie in uw in lichaam eerst te behandelen. Bezoek eventueel eerst een tandarts als u gebitsontstekingen hebt. Laat andere ontstekingen of infecties ook eerst behandelen door de huisarts voordat u een heupprothese krijgt.
Roken
Door roken heeft u een veel grotere kans dat er iets mis gaat rondom de operatie. Zo is er bijvoorbeeld meer kans op infecties. Daarom raden we u aan om minimaal 6 weken voor de operatie te stoppen met roken. Uw huisarts kan u eventueel daarbij adviseren of begeleiden.
Krukken
Na de operatie zal u tenminste 6 weken een elleboogkrukken nodig hebben. Dit moet u zelf regelen. Wanneer u voor de operatie al langer dan 3 maanden met een rollator liep, zullen we in het ziekenhuis uw rollator gebruiken in plaats van krukken.
Het loophulpmiddel kunt u huren of kopen. Dit zou bijvoorbeeld kunnen bij de Zorgwinkel van het ErasmusMC, naast de hoofdingang. Zie de contactgegevens van de zorgwinkel bij het kopje ‘meer informatie’.
Kleding
Het is handig om makkelijkzittende kleding en veterschoenen mee te nemen. U krijgt voor de operatie kleding van het ziekenhuis.
Wat mag u niet meenemen of opdoen?
U mag geen crèmes, make-up of nagellak opdoen. Sieraden en horloges mogen ook niet om. Daarnaast mag u geen contactlenzen of een gebitsprothese dragen tijdens de operatie. Het is verstandig om waardevolle spullen thuis te laten.
Fysiotherapie
Wij geloven in een actief herstel. Dat betekent dat u meteen na de operatie weer in beweging mag komen. De dagen van de opname wordt u hierin begeleid door de fysiotherapeut.
Verloop van de operatie
Op de dag van de operatie mag u zich melden bij één van de aanmeldzuilen. Dit doet u met een geldig legitimatiebewijs. Dan krijgt u een dagticket waarop staat waar u zich moet melden.
Als u op de afdeling bent, krijgt u een operatiejas aan een operatiemuts op. Soms prikken we alvast een infuus en nemen we wat bloed af. Vervolgens brengen we u met uw bed naar de wachtruimte van de operatieafdeling. Daarna brengen we u naar de operatiekamer.
Voordat we beginnen met de operatie zullen we nog één keer samen met u uw naam, geboortedatum, operatie en zijde controleren. Daarna krijgt u de narcose toegediend en starten we de operatie.
Tijdens de operatie zullen we de beschadigde gewrichtsvlakken weghalen. Met speciale instrumenten maken we de botten passend voor de prothese. Vervolgens plaatsen we de prothese. Daarna sluiten we de wond.
Als u op de afdeling bent, krijgt u een operatiejas aan een operatiemuts op. Soms prikken we alvast een infuus en nemen we wat bloed af. Vervolgens brengen we u met uw bed naar de wachtruimte van de operatieafdeling. Daarna brengen we u naar de operatiekamer.
Voordat we beginnen met de operatie zullen we nog één keer samen met u uw naam, geboortedatum, operatie en zijde controleren. Daarna krijgt u de narcose toegediend en starten we de operatie.
Tijdens de operatie zullen we de beschadigde gewrichtsvlakken weghalen. Met speciale instrumenten maken we de botten passend voor de prothese. Vervolgens plaatsen we de prothese. Daarna sluiten we de wond.
Na de operatie
Direct na de operatie
U wordt wakker op de uitslaapkamer. Wij houden u hier goed in de gaten. We controleren regelmatig uw bloeddruk, polsslag en ademhaling. We bellen uw contactpersoon om hem/haar te vertellen hoe de operatie is gegaan. Als alles goed gaat en de controles in orde zijn, wordt u teruggebracht naar uw eigen kamer of naar de post anesthesie care unit (PACU).
De verpleegkundige komt regelmatig uw bloeddruk, hartslag, ademhaling en temperatuur controleren. U krijgt van de verpleging ook medicijnen tegen de pijn. Heeft u pijn? Waarschuw dan de verpleegkundige. Ook als u pijn krijgt op een andere plek dan waar u bent geopereerd, moet u dit melden.
Als u niet misselijk bent, mag u weer eten en drinken. Als u wel misselijk bent, kan de verpleegkundige u medicijnen geven om de misselijkheid te verminderen.
U krijgt een infuus voor vocht en medicijnen. Het infuus blijft in ieder geval zitten tot u weer goed kunt eten en drinken en geen medicijnen via het infuus nodig heeft.
Vanaf de avond na de operatie krijgt u een prikje Nadroparine. Dit is een medicijn om de kans op een trombosebeen zo klein mogelijk te houden. De verpleegkundige geeft u instructies mee om uzelf thuis te prikken. De Nadroparine blijft u tot 4 weken na de operatie gebruiken. Gebruikte u voor de operatie al andere bloedverdunners? Dan hoort u van de arts wanneer u deze weer mag innemen. Lees in 'antistollingsmedicijnen' meer over wat antistollingsmedicijnen zijn en waarom het belangrijk is dat u deze juiste manier inneemt.
De eerste dagen na de operatie
Na de operatie begint u aan uw herstel. De verpleging helpt u met wassen en aankleden. ’s Ochtends neemt de verpleegkundige bloed bij u af om de hoeveelheid rode bloedlichaampjes in uw bloed te meten. Zo kunnen we controleren of u niet teveel bloed heeft verloren tijdens de operatie.
’s Ochtends komt ook de zaalarts bij u langs. Hij of zij controleert het gevoel en de kracht van uw been of voet. Als het nodig is, komt de pijnconsulente langs om uw pijn te controleren en uw pijnstilling aan te passen. In de loop van de dag zal ook een controlefoto worden gemaakt van uw heup.
Meestal mag u het geopereerde been na de operatie belasten. Op de operatiedag of op de eerste dag na de operatie zal de fysiotherapeut bij u langs komen. De fysiotherapeut legt uit wat u te wachten staat in de periode in het ziekenhuis en daarna. Meer informatie over het bewegen na de operatie en de oefeningen die u kunt doen vindt u onder het kopje ´bewegen na de operatie´.
Hoe snel u met ontslag mag, hangt af van hoe snel u herstelt. De meeste patiënten blijven één of twee nachten in het ziekenhuis. De zaalarts bepaalt of u naar huis mag.
De meeste mensen kunnen na de operatie thuis herstellen. Heeft u thuiszorg nodig? Of moet u herstellen in een zorginstelling? Dan zal bureau Nazorg dit voor u regelen. De zaalarts, verpleegkundige en fysiotherapeut besluiten of dit nodig is. Dit zullen we altijd met u overleggen.
Het ontslag en de periode daarna
Als u met ontslag gaat, krijgt u een ontslaggesprek met de verpleegkundige. Tijdens dit gesprek bespreekt de verpleegkundige de leefregels met u. U mag met ontslag als:
In deze video's leggen we u uit hoe u met looprek uit bed kunt en kunt gaan lopen.
Uit bed met looprek na een knie- of heupoperatie
Lopen met looprek na een knie- of heupoperatie
In deze video's leggen we u uit hoe u met krukken uit bed kunt en kunt gaan lopen.
Uit bed met krukken na een knie- of heupoperatie
Lopen met krukken na een knie- of heupoperatie
In deze video's leggen we u uit hoe u kunt traplopen met krukken
Traplopen met krukken na een knie- of heupoperatie
Na de operatie kunt u in een gewone auto naar huis. In deze video leggen we u uit hoe u in de auto stapt.
In een auto stappen met krukken na een knie- of heupoperatie
Het is belangrijk om na de operatie oefeningen te doen. Door te oefenen wordt uw heup soepel en worden uw spieren sterker. Hierdoor gaat uw herstel sneller. U kunt de oefeningen zo vaak doen als u wilt. We adviseren de oefeningen minimaal 3 keer per dag uit te voeren.
Oefeningen op bed na een knie- of heupoperatie
Oefeningen staand na een knie- of heupoperatie
De heup is vaak nog pijnlijk en u mist nog controle over uw been. Daarnaast loopt u in het begin nog met een loophulpmiddel. Hierdoor kunt u in het begin vaak nog niet fietsen of autorijden. Als u verder bent in het herstel, geen loophulpmiddel meer nodig heeft en goede controle heeft over uw been kunt u gaan kijken of u weer kunt fietsen of autorijden.
U wordt wakker op de uitslaapkamer. Wij houden u hier goed in de gaten. We controleren regelmatig uw bloeddruk, polsslag en ademhaling. We bellen uw contactpersoon om hem/haar te vertellen hoe de operatie is gegaan. Als alles goed gaat en de controles in orde zijn, wordt u teruggebracht naar uw eigen kamer of naar de post anesthesie care unit (PACU).
De verpleegkundige komt regelmatig uw bloeddruk, hartslag, ademhaling en temperatuur controleren. U krijgt van de verpleging ook medicijnen tegen de pijn. Heeft u pijn? Waarschuw dan de verpleegkundige. Ook als u pijn krijgt op een andere plek dan waar u bent geopereerd, moet u dit melden.
Als u niet misselijk bent, mag u weer eten en drinken. Als u wel misselijk bent, kan de verpleegkundige u medicijnen geven om de misselijkheid te verminderen.
U krijgt een infuus voor vocht en medicijnen. Het infuus blijft in ieder geval zitten tot u weer goed kunt eten en drinken en geen medicijnen via het infuus nodig heeft.
Vanaf de avond na de operatie krijgt u een prikje Nadroparine. Dit is een medicijn om de kans op een trombosebeen zo klein mogelijk te houden. De verpleegkundige geeft u instructies mee om uzelf thuis te prikken. De Nadroparine blijft u tot 4 weken na de operatie gebruiken. Gebruikte u voor de operatie al andere bloedverdunners? Dan hoort u van de arts wanneer u deze weer mag innemen. Lees in 'antistollingsmedicijnen' meer over wat antistollingsmedicijnen zijn en waarom het belangrijk is dat u deze juiste manier inneemt.
De eerste dagen na de operatie
Na de operatie begint u aan uw herstel. De verpleging helpt u met wassen en aankleden. ’s Ochtends neemt de verpleegkundige bloed bij u af om de hoeveelheid rode bloedlichaampjes in uw bloed te meten. Zo kunnen we controleren of u niet teveel bloed heeft verloren tijdens de operatie.
’s Ochtends komt ook de zaalarts bij u langs. Hij of zij controleert het gevoel en de kracht van uw been of voet. Als het nodig is, komt de pijnconsulente langs om uw pijn te controleren en uw pijnstilling aan te passen. In de loop van de dag zal ook een controlefoto worden gemaakt van uw heup.
Meestal mag u het geopereerde been na de operatie belasten. Op de operatiedag of op de eerste dag na de operatie zal de fysiotherapeut bij u langs komen. De fysiotherapeut legt uit wat u te wachten staat in de periode in het ziekenhuis en daarna. Meer informatie over het bewegen na de operatie en de oefeningen die u kunt doen vindt u onder het kopje ´bewegen na de operatie´.
Hoe snel u met ontslag mag, hangt af van hoe snel u herstelt. De meeste patiënten blijven één of twee nachten in het ziekenhuis. De zaalarts bepaalt of u naar huis mag.
De meeste mensen kunnen na de operatie thuis herstellen. Heeft u thuiszorg nodig? Of moet u herstellen in een zorginstelling? Dan zal bureau Nazorg dit voor u regelen. De zaalarts, verpleegkundige en fysiotherapeut besluiten of dit nodig is. Dit zullen we altijd met u overleggen.
Het ontslag en de periode daarna
Als u met ontslag gaat, krijgt u een ontslaggesprek met de verpleegkundige. Tijdens dit gesprek bespreekt de verpleegkundige de leefregels met u. U mag met ontslag als:
- de wond er netjes uitziet
- u geen koorts heeft
- de arts en de fysiotherapeut akkoord gaan
- er nazorg is geregeld (als dat nodig is).
Bewegen na een heupoperatie
De fysiotherapeut zal u adviseren welke bewegingen goed voor uw herstel zijn. Snel na de operatie komt u uit bed en gaat u met hulp van de fysiotherapeut lopen met een loophulpmiddel. De eerste keer zal dit vaak met een looprek zijn. Als u veilig met een looprek loopt zullen we snel overgaan op krukken. De fysiotherapeut zal u leren hoe u het beste kunt gaan zitten, liggen en opstaan uit een stoel. Ook zal hij/zij u leren hoe u met een loophulpmiddel kunt traplopen, als dat nodig is. De meeste mensen lopen ongeveer 6 weken met krukken. U mag stoppen met het loophulpmiddel als u netjes rechtop kunt lopen, zonder mank te lopen.In deze video's leggen we u uit hoe u met looprek uit bed kunt en kunt gaan lopen.
Uit bed met looprek na een knie- of heupoperatie
Lopen met looprek na een knie- of heupoperatie
In deze video's leggen we u uit hoe u met krukken uit bed kunt en kunt gaan lopen.
Uit bed met krukken na een knie- of heupoperatie
Lopen met krukken na een knie- of heupoperatie
In deze video's leggen we u uit hoe u kunt traplopen met krukken
Traplopen met krukken na een knie- of heupoperatie
Na de operatie kunt u in een gewone auto naar huis. In deze video leggen we u uit hoe u in de auto stapt.
In een auto stappen met krukken na een knie- of heupoperatie
Het is belangrijk om na de operatie oefeningen te doen. Door te oefenen wordt uw heup soepel en worden uw spieren sterker. Hierdoor gaat uw herstel sneller. U kunt de oefeningen zo vaak doen als u wilt. We adviseren de oefeningen minimaal 3 keer per dag uit te voeren.
Oefeningen op bed na een knie- of heupoperatie
Oefeningen staand na een knie- of heupoperatie
Thuis
Zodra u thuis bent is het belangrijk dat u uw lichamelijke grenzen kent en herkent. Let op de volgende dingen:- U gaat te ver als u vermoeid raakt, als de pijn in uw heup sterk toeneemt of als uw gehele been fors opzwelt.
- Het is normaal dat uw onderbeen dikker wordt. Meestal is het onderbeen op zijn dikst 1,5/2 weken na de operatie. Daarna zal de zwelling langzaam afnemen. 2 maanden na de operatie heeft het onderbeen weer de oorspronkelijke vorm.
- Probeer inspanning (bewegen) en ontspanning (uitrusten) zoveel mogelijk af te wisselen.
- Ga niet door tot u echt niet meer kunt: het duurt dan veel langer om te herstellen. Bedenk dat de reactie (pijn, zwelling) meestal een dag later komt.
- Doe zo min mogelijk huishoudelijke activiteiten en werk zoveel mogelijk zittend. Laat zwaardere klussen, zoals stofzuigen, bed verschonen en ramen zemen aan anderen over. Ga niet op trapjes staan.
Werk
Wanneer u weer kunt gaan werken, hangt af van het soort werk dat u doet en of u uw heup tijdens uw werk moet belasten. Dit kunt u tijdens uw controle op de polikliniek nog bespreken met uw behandelend arts.De heup is vaak nog pijnlijk en u mist nog controle over uw been. Daarnaast loopt u in het begin nog met een loophulpmiddel. Hierdoor kunt u in het begin vaak nog niet fietsen of autorijden. Als u verder bent in het herstel, geen loophulpmiddel meer nodig heeft en goede controle heeft over uw been kunt u gaan kijken of u weer kunt fietsen of autorijden.
Het resultaat
Leven met een heupprothese
Met deze operatie willen we ervoor zorgen dat u minder pijn heeft aan uw heup. Als u minder pijn heeft, kunt ook beter bewegen en is de kwaliteit van uw leven beter.
Soms is uw heup in de eerste maanden na de operatie nog pijnlijk. Na een jaar is meer dan 90% van alle patiënten tevreden over het resultaat van de ingreep. Het is belangrijk om te beseffen dat de kunstheup nooit zo goed zal worden als uw eigen heup voor de artrose was.
Levensduur van een heupprothese
Uw heupprothese is een kunstgewricht. Daarom is het kwetsbaarder dan een natuurlijk gewricht. De prothese blijft ongeveer 15 tot 20 jaar goed. Dit komt doordat de prothese langzaam slijt.
Zware lichamelijke inspanning en intensief sporten kunnen ervoor zorgen dat uw kunstheup sneller slijt. Bespreek daarom met uw orthopeed of de verpleegkundige welke sporten u kunt doen en welke bewegingen u niet moet doen.
Met deze operatie willen we ervoor zorgen dat u minder pijn heeft aan uw heup. Als u minder pijn heeft, kunt ook beter bewegen en is de kwaliteit van uw leven beter.
Soms is uw heup in de eerste maanden na de operatie nog pijnlijk. Na een jaar is meer dan 90% van alle patiënten tevreden over het resultaat van de ingreep. Het is belangrijk om te beseffen dat de kunstheup nooit zo goed zal worden als uw eigen heup voor de artrose was.
Levensduur van een heupprothese
Uw heupprothese is een kunstgewricht. Daarom is het kwetsbaarder dan een natuurlijk gewricht. De prothese blijft ongeveer 15 tot 20 jaar goed. Dit komt doordat de prothese langzaam slijt.
Zware lichamelijke inspanning en intensief sporten kunnen ervoor zorgen dat uw kunstheup sneller slijt. Bespreek daarom met uw orthopeed of de verpleegkundige welke sporten u kunt doen en welke bewegingen u niet moet doen.
Bijwerkingen en complicaties
Een operatie brengt altijd risico’s op complicaties met zich mee. Maar het team dat de operatie doet is gespecialiseerd in het voorkomen van complicaties en zal de operatie dan ook erg voorzichtig uitvoeren. Over het algemeen gaan deze operaties goed, maar er is een kleine kans dat er complicaties optreden. U kunt hierbij denken aan:
- infectie
- vaatschade
- zenuwschade
- beenlengteverschil
- blijvende pijnklachten
- stijfheid door extra botvorming
- luxatie (de heup kan uit de kom schieten)
- trombosebeen
- loslating
- revisie (vervangen van de prothese)
Wanneer contact opnemen?
Als u koorts heeft, zwelling en roodheid van de wond ziet, of als de wond nog lekt 7 dagen na uw operatie., verzoeken wij u om telefonisch contact op te nemen met de polikliniek orthopedie.
Contact
Tijdens kantooruren, maandag t/m vrijdag van 8:00-16:30:
- Polikliniek orthopedie (010) 704 01 36
- Afdeling orthopedie (NC10): (010) 703 75 63
Meer informatie
Zorgwinkel
Aan de Zimmermanweg 3 (naast de hoofdingang) vindt u de zorgwinkel van het Erasmus MC. Hier kunt u terecht voor het kosteloos lenen van zorghulpmiddelen zoals een toiletverhoger of douchestoel, het huren of kopen van een loophulpmiddel en het kopen van handige hulpmiddelen die kunnen bijdragen aan het herstel. Denk hierbij aan een sokaantrekker, helping hand, kniekussen, elastische veters, anislipmat en meer. Voor meer informatie (010) 704 11 76 of kijk op www.zorgwinkelerasmusmc.nl.
Klachten
Voor zover uw omstandigheden het toelaten, hopen wij dat u een prettig verblijf heeft in het Erasmus MC. Bent u niet tevreden over uw verzorging of behandeling?
Wij willen dit heel graag van u weten en rustig met u besrpeken. Geeft dit daarom a.u.b. duidelijk aan bij uw behandelend arts of verpleegkundige. Mocht u onverhoopt niet tevreden te zijn dan kunt u dit doorgeven bij de receptie van het ziekenhuis. Als u wilt, kan een medewerker de klachtenfunctionaris inschakelen.
Lees meer over klachten in 'klachtenopvang voor patiënten'.
Overige informatie
Wegwijs in de kliniek
Hergebruik van medische gegevens, beelden en lichaamsmateriaal
Aan de Zimmermanweg 3 (naast de hoofdingang) vindt u de zorgwinkel van het Erasmus MC. Hier kunt u terecht voor het kosteloos lenen van zorghulpmiddelen zoals een toiletverhoger of douchestoel, het huren of kopen van een loophulpmiddel en het kopen van handige hulpmiddelen die kunnen bijdragen aan het herstel. Denk hierbij aan een sokaantrekker, helping hand, kniekussen, elastische veters, anislipmat en meer. Voor meer informatie (010) 704 11 76 of kijk op www.zorgwinkelerasmusmc.nl.
Klachten
Voor zover uw omstandigheden het toelaten, hopen wij dat u een prettig verblijf heeft in het Erasmus MC. Bent u niet tevreden over uw verzorging of behandeling?
Wij willen dit heel graag van u weten en rustig met u besrpeken. Geeft dit daarom a.u.b. duidelijk aan bij uw behandelend arts of verpleegkundige. Mocht u onverhoopt niet tevreden te zijn dan kunt u dit doorgeven bij de receptie van het ziekenhuis. Als u wilt, kan een medewerker de klachtenfunctionaris inschakelen.
Lees meer over klachten in 'klachtenopvang voor patiënten'.
Overige informatie
Wegwijs in de kliniek
Hergebruik van medische gegevens, beelden en lichaamsmateriaal