Ademhaling
Ademhalingsproblemen
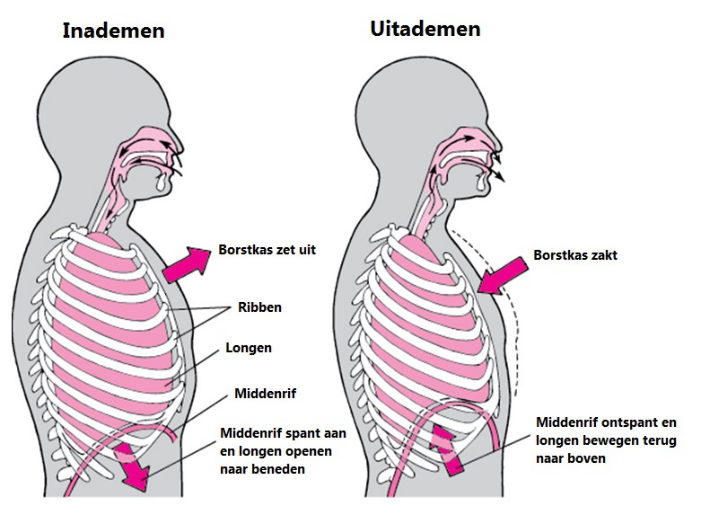
Ademhalingsproblemen ontstaan meestal geleidelijk. Vaak merkt u er in het begin weinig van. Ademhalingsproblemen ontstaan als de ademhalingsspieren te zwak zijn of de longen niet meer goed genoeg werken. U ademt dan te weinig koolzuur uit en ademt soms te weinig zuurstof in. Hierdoor stijgt het koolzuurgehalte in het lichaam en kan het zuurstofgehalte dalen. Dit heet hypoventilatie (hypo= te weinig, ventilatie= ademhaling).De eerste klachten van hypoventilatie ontstaan vaak tijdens het slapen of bij inspanning. Dit komt omdat u tijdens het slapen onbewust ademt en minder diep doorademt. Ook ligt u tijdens het slapen vaak plat, waardoor het ademhalen meer moeite kost. Het middenrif moet de buik dan wegdrukken, om ruimte te maken voor de longen. Tijdens inspanning kunt u klachten krijgen, omdat u dan meer zuurstof nodig heeft en er meer koolzuur moet uitademen. Als u niet genoeg kan ademhalen voelt u zich benauwd.
Klachten die bij hypoventilatie kunnen optreden zijn:
- benauwdheid
- benauwdheid bij platliggen
- slecht of onrustig slapen
- onderbroken slaap
- nachtmerries of levendige dromen
- hoofdpijn bij het wakker worden
- vermoeidheid
- sufheid overdag
- gebrekkige eetlust
- geheugen- en concentratiestoornissen
Toch kunnen ademhalingsproblemen gevaarlijk zijn. Tijdens het slapen kan het koolzuurgehalte fors oplopen. Omdat de ademhaling overdag bewuster en actiever is, ademt u het teveel aan koolzuur overdag weer uit. Deze actievere ademhaling kost veel energie. Soms is het praten dan moeilijker of krijgt u een zwakkere stem.
Als hypoventilatie te lang aanhoudt kan het erg gevaarlijk zijn. Het koolzuurgehalte kan erg hoog worden. Hierdoor kan een patiënt in coma raken en soms zelfs overlijden. Dit kan voorkomen worden door op tijd te beademen.
Problemen met de ademhaling kunnen ook snel erger worden door een griep of verkoudheid. Dit kan komen omdat het lichaam meer energie nodig heeft en u daarom meer zuurstof moet inademen. Bij een luchtweginfectie kan het ademhalen ook moeilijker zijn, als er slijm in de luchtwegen zit.
De ademhalingsspieren zijn ook de spieren die zorgen dat u kan hoesten. Als de ademhalingsspieren zwakker zijn, kunt u ook minder goed hoesten. Als slijm niet goed meer wordt opgehoest, kan er een luchtweginfectie ontstaan.
Aandoeningen
Hypoventilatie kan ontstaan door een probleem van de spieren, het zenuwstelsel, de borstkaswand of de longen. Hieronder staan voorbeelden van ziekten waarbij thuisbeademing kan helpen.Neuromusculaire ziekten
De grootste groep patiënten die thuisbeademing gebruikt, zijn patiënten met een ziekte van de zenuwbanen of spieren. Dit noemen we neuromusculaire ziekten (neuro = zenuwen en musculair = spieren). Bij deze ziekten is de kracht van ademhalingsspieren minder. Hierdoor kan de patiënt slechter ademhalen. Zonder beademing kunnen deze patiënten overlijden aan de gevolgen van hypoventilatie. Met beademing kunnen veel patiënten met een spierziekte veel langer leven. Dit is wel afhankelijk van de soort spierziekte die de patiënt heeft. De kwaliteit van leven blijft langer goed en de patiënt slaapt beter. We zien dat beademing bij patiënten met een spierziekte vaak goed past in het dagelijks leven. Meestal kan de patiënt het dagelijks leven van voor de ademhalingsproblemen weer oppakken.
Dit zijn enkele voorbeelden van neuromusculaire ziekten waarbij mechanische ademhalingsondersteuning wordt gebruikt:
- Amyotrofe Lateraal Sclerose (ALS)
- Ziekte van Duchenne
- Myotone dystrofie
- Aandoeningen van het middenrif (diafragma)
Bijvoorbeeld een dwarslaesie (verlamming) in de nek. Bij een dwarslaesie zijn de zenuwen die de ademhalingsspieren aansturen beschadigd. Daarom is er vaak 24 uur per dag ademhalingsondersteuning nodig.
Borstkaswand afwijkingen
Als de borstkaswand te stijf of misvormd is gaat het ademhalen moeilijker. Doordat de borstkas misvormd is, raken hart en longen ‘in de knel’ of kunt u niet diep genoeg ademhalen. Deze afwijkingen kunnen aangeboren zijn. Bij deze afwijking gaat het ademhalen geleidelijk steeds moeilijker. Daarom ontstaan klachten sluipend en merkt de patiënt dit in het begin vaak niet. Voorbeelden hiervan zijn (kyfo)scoliose of poliomyelitis.
Obesitas hypoventilatie syndroom
Ook door ernstig overgewicht kan het ademhalen moeilijker zijn en het koolzuur oplopen (obesitas hypoventilatie syndroom).
Longziekten
Longziekten zijn de belangrijkste oorzaak van ademhalingsproblemen. Bij de meeste longziekten is het longweefsel of de luchtwegen beschadigd, maar kan er nog wel diep genoeg worden doorgeademd. Daarom helpt bij de meeste longziekten chronische beademing niet. Maar soms kunnen patiënten met COPD wel baat hebben bij thuisbeademing. Het longtransplantatie team van het Erasmus MC kan, in overleg, iemand verwijzen voor ademhalingsondersteuning als de patiënt wacht op nieuwe longen.
Slaapgerelateerde ademhalingsstoornissen
Bij complexe, zeldzame of moeilijk behandelbare slaapstoornissen kan thuisbeademing helpen. Een voorbeeld hiervan is het complex slaapapneusyndroom. Maar ook als andere behandelingen niet goed genoeg werken bij het centraal slaap apnoe syndroom (CSAS) en obstructief slaap apnoe syndroom (OSAS), kan thuisbeademing gebruikt worden.
Thuisbeademing
Ademhalingsondersteuning is soms alleen ‘s nachts nodig tijdens de slaap, maar kan ook 24 uur per dag nodig zijn.
De meeste patiënten voelen zich beter als zede beademing gebruiken. Dit komt omdat het koolzuur in het bloed weer normaler wordt. Ook hebben de ademhalingsspieren rust.
De meeste patiënten moeten in het begin wennen aan het slapen met een masker. Het is niet te voorspellen hoe lang ademhalingsondersteuning tijdens het slapen genoeg helpt.
Bij een spierziekte die achteruit gaat, komt er een moment waarop ademhalingsondersteuning ook overdag nodig is. Het komt dus voor dat patiënten bijna dag en nacht ademhalingsondersteuning moeten gebruiken. De overgang van nachtelijke beademing naar continue beademing (‘s nachts én overdag) is meestal geleidelijk. Als u overdag in een rolstoel zit kan de beademing vaak ook op de rolstoel worden geplaatst. De meeste beademingsapparaten kunnen op een accu werken, waardoor u zich nog vrij kunt verplaatsen.
Er zijn verschillende vormen van ademhalingsondersteuning: non-invasieve beademing en invasieve beademing. We bepalen per persoon welke vorm het beste voor u is.
Non-invasief (NIV) / 'makserbeademing'
Ademhalingsondersteuning via een neus-, mond- of mond-neus masker of een mondstuk heet non-invasieve beademing (NIV)
Non-invasieve beademing (NIV)
Voordelen van NIV zijn:
- Verlichten van klachten van onvoldoende ademhaling.
- Snel op te starten.
- Soms lukt het niet om te wennen aan beademing of masker.
- Lucht kan naar de maag geblazen worden en een opgeblazen gevoel geven.
- Praten is tijdens beademing soms moeilijk of niet mogelijk.
- Drukplekken of wonden aan de neus.
- Luchtlek onder het masker door.
- Oogontsteking door luchtlekkage.
Invasieve beademing / tracheostomale beademing (TPPV)
Ademhalingsondersteuning via een tracheacanule via een tracheostoma (opening in de hals). Voor deze vorm is een operatie nodig.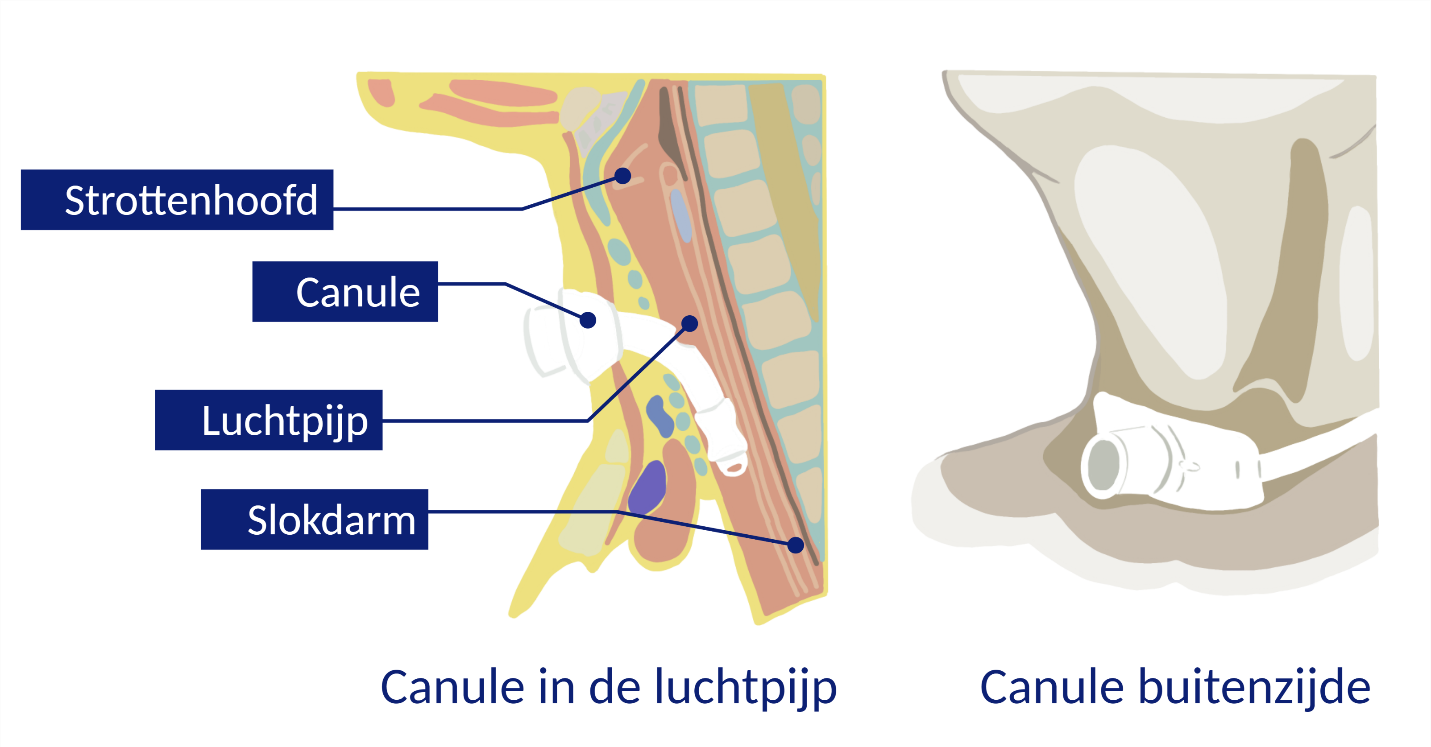
Traceostoma met tracheacanule
Voordelen TPPV zijn:
- Verlichten van klachten van onvoldoende ademhaling.
- Slijm is makkelijker uit de longen op te zuigen.
- Operatie is nodig voor het tracheostoma.
- Grotere afhankelijkheid van zorg (vaak 24 uur).
- Spreken is niet mogelijk, of moet opnieuw aangeleerd worden.
- Vatbaarder voor luchtweginfecties.
Hoestkrachtondersteuning
Als de hoestkracht te zwak is kan dit ondersteund worden met bijvoorbeeld airstacking.
Airstacking
Poliklinisch bezoek
We vinden uw mening erg belangrijk. U kunt zelf bepalen of u wel of niet met ademhalingsondersteuning (op termijn) wilt beginnen. We praten daarom met u over uw behandeldoelen, maar ook over uw behandelgrenzen.. Wat wilt u bereiken met de thuisbeademing? En wat zou u juist niet willen?
Tijdens de afspraak op de polikliniek kunt u de beademing ook even proberen. Zo krijgt u een idee van hoe het masker en de beademing voelt.. Als uw hoestkracht te slecht is kan worden gestart met airstacking.
Als er een reden is om te starten met beademing wordt u op de wachtlijst geplaatst. Afhankelijk van hoe ernstig uw klachten zijn, kan de beademing na enkele weken tot maanden worden gestart. Meestal kunt u thuis starten met de chronische beademing met begeleiding van de thuisbeademingsverpleegkundige. Maar soms is een opname in het ziekenhuis nodig.
Lees meer hierover via de website thuisbeademing https://www.erasmusmc.nl/nl-nl/patientenzorg/centra/thuisbeademing
Onderzoeken
Tijdens het polikliniekbezoek kan de arts een aantal onderzoeken afspreken of laten doen.
Longfunctie onderzoek
We doen een longfunctie-onderzoek om inzicht te krijgen in de werking van de ademhalingsspieren. Het onderzoek bestaat uit één of meerdere onderdelen.
Bloedgasanalyse
Met een prik in de vinger nemen we wat bloed af om om het koolzuurgehalte in uw bloed te meten.
Hoestkrachtmeting
De thuisbeademingsverpleegkundige zal op de poli uw hoestkracht meten. Als het nodig is, starten we met ondersteuning van de hoeskracht (airstacking)
Longfoto
Als het nodig is, vraagt uw arts een longfoto aan.
Polysomnografie
Dit is een slaaponderzoek waarbij we de gehele slaap, maar vooral uw ademhaling tijdens de slaap meten.
Transcutane oxycapnografie (TC)
Tijdens dit onderzoek meten we het koolzuur- en het zuurstofgehalte tijdens de nacht met een oorclip.

Sentec meting
Meer informatie
Multimedia met voorlichting:
Chronische beademing in vogelvlucht (2 minuten):
.
Dr. Michael Gaytant (CTB UMC Utrecht) geeft uitleg over symptomen van een falende ademhaling en thuisbeademing (6 minuten):
.
Medische publieksacademie UMCG (1 uur 11 minuten):
.
Webcast prof. Dr. P. Wijkstra (1 uur 5 minuten):
https://www.spierziekten.nl/themas/chronische-beademing/webcast-beademing/
Contact
Website:
https://www.erasmusmc.nl/nl-nl/patientenzorg/centra/thuisbeademing
Secretariaat:
(010) 703 2875 (elke werkdag tussen 8:00 en 16:30 uur)
Verpleegkundig spreekuur:
(010) 703 4493 (elke werkdag behalve op woensdag van 9:00 – 12:00 uur)
Spoed:
(010) 704 0704 (buiten kantoortijden en vragen naar de dienstdoende thuisbeademingsverpleegkundige)
Vereniging Samenwerkingsverband Chronische Ademhalingsondersteuning (VSCA)
Telefoon: (035) - 548 04 80
E-mail: info@vsca.nl
www.vsca.nl
Spierziekten Nederland
Telefoon: (035) 548 04 80
E-mail: mail@spierziekten.nl
www.spierziekten.nl
ALS Centrum Nederland
Telefoon: (088) 7551546/ (020) 566 72 99
E-mail: info@als-centrum.nl
www.als-centrum.nl
Stichting ALS Nederland
Telefoon: (088) – 666 03 33
E-mail: info@als.nl
www.als.nl